-
Módulo 1: Conceptos básicos que debes conocer
En esta primera toma de contacto explicamos qué es exactamente un medicamento, cómo se pueden clasificar y qué características tiene cada grupo. Además, comentamos detalladamente algunos medicamentos especiales como las vacunas, los de origen biológico o los radiofármacos. Este primer módulo es el punto de inicio para el resto de contenidos de Saber de Farma.
- Bienvenido al apasionante mundo de la farmacoterapia
- El medicamento
- Fórmulas magistrales y preparados oficinales
- Medicamentos genéricos y biosimilares
- Medicamentos especiales: vacunas
- Medicamentos especiales: biológicos
- Medicamentos especiales: radiofármacos
- Medicamentos especiales: psicótropos y estupefacientes
- Medicamentos especiales: terapias alternativas
- Medicamentos especiales: huérfanos
- Productos sanitarios
-
Módulo 2: De la investigación al paciente
Continuamos con el módulo 2, en el que realizaremos un viaje de la mano de los medicamentos para ver cómo se desarrollan, pasan a investigación clínica, se comercializan y por fin alcanzan el circuito farmacoterapéutico (prescripción, validación, administración). Además, nos detendremos en temas muy interesantes como la adherencia, los errores de medicación o la publicidad en la farmacia.
- Ética y medicamentos
- Ensayos clínicos
- El precio de los medicamentos
- Medicamentos legales e ilegales
- Medicamentos extranjeros
- Utilización de medicamentos fuera de indicación
- Farmacovililancia
- Fabricación, distribución y dispensación de medicamentos
- El circuito farmacoterapéutico
- ¿Quién puede prescribir medicamentos?
- ¿Dónde se pueden dispensar los medicamentos?
- El farmacéutico
- Farmacia comunitaria
- Farmacia de hospital
- Selección de medicamentos en un hospital
- Administración de medicamentos
- Adherencia al tratamiento
- Derechos y deberes de los pacientes
- Errores de medicación
- Publicidad de los medicamentos
-
Módulo 3: Elaboración y administración de medicamentos
Una vez ya hemos visto todo el circuito de los medicamentos toca empezar a concretar ciertos temas. Veremos cómo se producen los medicamentos o la importancia de los excipientes. Por otro lado, estudiaremos todas las vías de administración que se utilizan con sus particularidades y las formas farmacéuticas que se emplean.
- Color, olor y sabor de los medicamentos
- Isoapariencia y errores de confusión
- Excipientes de declaración obligatoria
- Lactosa e intolerancia a la lactosa
- Vía oral y sublingual
- Formas farmacéuticas sólidas vía oral y sublingual
- Formas farmacéuticas líquidas vía oral
- Vía parenteral
- Formas farmacéuticas parenterales
- Vía inhalatoria
- Formas farmacéuticas vía inhalatoria
- Vía tópica (cutánea, ocular, ótica)
- Formas farmacéuticas tópicas
- Otras vías y sus formas farmacéuticas
- ¿Por qué esa vía, dosis y ese intervalo?
- Tomar medicamentos: ¿por la mañana o por la noche?
-
Módulo 4: El medicamento en nuestro organismo
Llegó la hora de entrar con el fármaco en nuestro organismo y ver qué pasa exactamente. Estudiaremos la absorción, distribución, metabolismo y excreción de los fármacos y sus implicaciones prácticas. También estudiaremos temas tan interesantes como la interacción entre medicamentos, con alimentos o con el alcohol. Para terminar veremos algunas de las reacciones adversas más frecuentes de los medicamentos con sus recomendaciones generales.
- Recorrido del medicamento en el organismo: Proceso LADME
- Liberación y absorción de los medicamentos
- Metabolismo y excreción de los medicamentos
- Reacciones adversas
- Reacciones de fotosensibilidad
- Interacciones entre medicamentos
- Interacciones medicamentos y alimentos
- Interacciones medicamentos y plantas medicinales
- La importancia de estar bien hidratados
- Conducción y medicamentos
- Tabaco y medicamentos
- Alcohol y medicamentos
- Alteraciones del sueño y medicamentos
- Manejo de las reacciones gastrointestinales
- Reacciones dermatológicas a medicamentos
- Análisis clínicos y medicamentos
- Alergias a medicamentos
- Intoxicación con medicamentos
-
Módulo 5: Medicamentos y poblaciones especiales
Después de haber visto qué pasaba con el fármaco en el organismo toca estudiar como algunas condiciones pueden influir en estos procesos. Temas muy interesantes y prácticos para entender muchas recomendaciones que se realizan en las consultas.
-
Módulo 6: Buscando información sobre medicamentos
Aunque Saber de Farma es un temario bastante amplio no queremos que te quedes aquí. En este módulo te decimos donde puedes encontrar información útil y veraz sobre los medicamentos y la farmacia.
-
Módulo 7: Los medicamentos en el hogar
Acabamos el temario de Saber de Farma con los temas más prácticos. Hablaremos sobre cómo y dónde guardar los medicamentos en casa, por qué los medicamentos tienen fecha de caducidad y cómo se calcula o de los medicamentos recomendados para llevar de viaje.
Alcohol y medicamentos
Alejandra Ferrada Gascó
Consumo de alcohol
Las bebidas que contienen diferentes graduaciones alcohólicas (cerveza, vino, ginebra, ron, etc.), son ampliamente consumidas en todo el mundo.
| Tipo de bebida | Volumen | Graduación alcohólica rango (graduación media) |
|---|---|---|
| FERMENTADAS | ||
| Vino | Vaso=100 ml | 10-15 (12) |
| Cerveza | Caña=200 ml | 4-9 (5) |
| Sidra | Vaso=100 ml | 3-8 (5) |
| Cava | Vaso=100ml | 10-15 (12) |
| DESTILADAS | ||
| Ginebra | Copa=50 ml | 40-42 (40) |
| Ron | Copa=50 ml | 40-42 (40) |
| Whisky | Copa=50 ml | 40-42 (42) |
Según la encuesta realizada por el Ministerio de Sanidad (Encuesta Domiciliaria sobre Alcohol y Drogas en España, EDADES, 2005-2006) se estima que más de las tres cuartas partes de la población consumen alcohol esporádicamente, concretamente un 64,6% es consumidor habitual y el 14,9% lo consume a diario. La prevalencia de consumo diario es 5,4 veces más alta entre los hombres de 15 a 24 años que entre las mujeres. Esto supone que una gran parte de la población es susceptible a interacciones entre alcohol y medicamentos.
El alcohol habitualmente hace que el efecto de los fármacos que estamos tomando se vea aumentado o reducido, poniendo en riesgo a nuestro organismo. Muchas personas tienen la creencia que por un día puntual o una pequeña cantidad no supone nada, pero no tiene por qué ser así, todas las personas que toman medicamentos deberían evitar el consumo del alcohol.
El etanol actúa como macronutriente capaz de proporcionar energía, y al contrario que los hidratos de carbono (glucógeno en el hígado y músculo) y las grasas (triglicéridos en el tejido adiposo e hígado), el etanol no se almacena y permanece en el agua corporal hasta que se elimina. Por este motivo, además de los efectos desinhibitorios o euforizantes del alcohol, éste puede afectar a nuestro estado nutricional.
Cabe decir que ningún tratamiento hace que una “resaca” disminuya o incluso desaparezca. La única manera de sentirnos mejor, es esperar a que pase el tiempo ya que necesitamos que los tóxicos que se crean en nuestro cuerpo por el alcohol desaparezcan ya que se irán reduciendo. Se ha puesto de manifiesto que la cafeína no parece ser eficaz para “despejarse” tras la ingesta excesiva de alcohol, al contrario, puede incluso ser contraproducente porque provoca una falsa sensación de estar bien, que puede animar a realizar actividades que, en ese estado, pueden ser peligrosas como, por ejemplo, conducir. Por otro lado, ni los complejos vitamínicos ni los fármacos antiulcerosos como el omeprazol han demostrado ser beneficiosos en este sentido.

Cinética del alcohol y efectos en el organismo
El efecto agudo del alcohol sobre nuestro cuerpo dependerá directamente de la concentración de alcohol en nuestra sangre y, consecuentemente, del grado de impregnación de los tejidos.
Como ya sabemos de otro tema de #SaberDeFarma lo que es la farmacocinética, vamos a ir viéndola paso a paso:
ABSORCIÓN
De manera general, el etanol se absorbe en un 20% en el estómago y en un 80% en el intestino delgado. Debido a su mecanismo y lugar de absorción, cuando éste se consume junto con alimentos se produce un retraso en la aparición del pico de alcohol en sangre. La concentración máxima en sangre (Cmáx) se alcanza 15-30 minutos después de la ingesta.

Los niveles máximos de etanol sanguíneo son más altos si se ingiere una misma dosis de etanol de una sola vez y sin alimentos (en comparación con la ingesta de la misma cantidad en varias dosis pequeñas), porque el gradiente de concentración del etanol es más alto. Aunque no de forma muy importante, la gasificación de las bebidas alcohólicas o la administración concurrente de antagonistas de los receptores histaminérgicos H2 (utilizados en los tratamientos sintomáticos de las úlceras estomacales) favorecen la absorción del alcohol.
Por otra parte, diferencias genéticas en las enzimas responsables de la metabolización del etanol, como el polimorfismo de la enzima alcohol deshidrogenasa (ADH), pueden producir importantes diferencias en los niveles de etanol en sangre. En este sentido, el menor nivel de expresión de esta enzima en mujeres, propicia que tengan mayores concentraciones de etanol respecto a hombres ante consumos idénticos del mismo.
DISTRIBUCIÓN
El etanol, como el agua, puede atravesar rápidamente las membranas biológicas y es distribuido por la sangre a todos los tejidos y fluidos, en proporción a su contenido relativo de agua. Esto provoca que la mayor concentración de etanol se encuentre en los tejidos más vascularizados como el hígado, riñones, bazo, cerebro y placenta.
ELIMINACIÓN
La metabolización (transformación en metabolitos) del alcohol se realiza mayoritariamente en el hígado, sin embargo, una pequeña proporción del mismo puede ser metabolizada en el estómago antes de llegar a la circulación general y otra parte, también pequeña, es eliminada sin metabolizar en el aire expirado, sudor, orina o heces.
En ayunas el etanol pasa rápidamente al duodeno lo que reducirá al mínimo el metabolismo de primer paso en el estómago, provocando concentraciones sanguíneas de etanol superiores a las que se alcanzarían si hubiera presencia de alimentos.
Interacciones entre alcohol y fármacos
Aunque los fármacos y el alcohol se tomen a horas diferentes, el efecto puede ser el mismo ya que el efecto de ambos productos no es momentáneo sino que perdura en el tiempo.
El efecto del alcohol en la metabolización de los fármacos es también distinto en función de si es consumido de forma ocasional o de forma crónica o habitual.
- En caso de ingesta ocasional aguda: disminuye la eliminación de algunos fármacos, lo que da lugar a un efecto más prolongado y a un posible riesgo de toxicidad si no se separan suficientemente las dosis.
- En caso de ingesta crónica: aumenta la eliminación de algunos fármacos, ya que el consumo crónico de alcohol ha provocado una inducción de las enzimas responsables de la metabolización de fármacos y del propio alcohol. En este último caso, la consecuencia es un efecto farmacológico menos duradero, que puede hacer necesario repetir la dosificación en un periodo de tiempo inferior al recomendado.
Las interacciones que provoca el alcohol sobre los fármacos pueden ser:
- Agonista: Cuando el alcohol potencia los efectos terapéuticos o secundarios de fármacos.
- Antagonista: Cuando el alcohol inhibe los efectos terapéuticos o secundarios de fármacos.
A continuación, se resumen diferentes mecanismos por los que el alcohol puede interferir en la respuesta terapéutica o en los efectos adversos de numerosos fármacos:
- Puede disolver cápsulas e incrementar la velocidad de disolución y absorción de los fármacos encapsulados.
- Potencia los efectos inhibidores de la lactasa provocados por algunos medicamentos, causando intolerancia a la lactosa.
- Potencia los efectos nutricionales adversos de algunos fármacos, favoreciendo procesos de anorexia, maldigestión, malabsorción, antagonismo de vitaminas y pérdidas de minerales.
- Su ingesta crónica puede aumentar la tolerancia frente a ciertos fármacos.
- Puede aumentar el riesgo de reacciones adversas a los fármacos durante los periodos de fuerte consumo.
| TIPO DE INTERACCIÓN | CONSECUENCIA | FÁRMACOS |
|---|---|---|
| Agonista | Potenciación efecto depresor SNC. | Antidepresivos tricíclicos, benzodiacepinas, fenotiacinas, haloperidol, hipnóticos barbitúricos y no barbitúricos. |
| Antagonista | Disminución del efecto estimulante del SNC. | Anfetaminas, cafeína. |
| Agonista | Potenciación de efecto hipoglucemiante. | Insulina, sulfonilureas, biguanidas hipoglucemiantes (metformina, fenformina). |
| Agonista | Potenciación de efecto hipotensor. | b-bloqueantes adrenérgicos (propranolol). Antianginosos (nitratos y nitritos orgánicos, nitroglicerina). |
| Agonista | Potenciación de los efectos ulcerizantes. | AINE (antiinflamatorios no esteroideos). |
| Agonista | Potenciación de efectos hepatotóxicos. | Cloranfenicol, paracetamol, tetracloroetileno. |
El alcohol, también puede potenciar los efectos de los analgésicos narcóticos (codeína, metadona, etc.) y de los antipsicóticos (fenotiacinas, haloperidol, etc.). De igual manera, se produce una potenciación de los efectos sobre el SNC de algunos antihistamínicos como la difenhidramina o la clorfenamina.
Un caso particular de potenciación de los efectos tóxicos sobre el hígado es el del paracetamol. La ingesta habitual de alcohol conlleva una inducción enzimática que da lugar a una mayor formación de los metabolitos tóxicos del paracetamol que se forman en el hígado y a una mayor sensibilidad del hígado frente a estos metabolitos. Por el contrario, si el paracetamol se toma en el curso de una intoxicación etílica aguda, se inhibe el metabolismo hepático del paracetamol (debido a la competencia por los mecanismos enzimáticos) y, además de aumentar su vida media, disminuye la velocidad de producción de sus metabolitos hepatotóxicos. Como curiosidad, esta es la razón que explica como la embriaguez de una persona contribuyó a la evolución favorable de un intento de suicidio con más de 60 g de paracetamol.
En otras ocasiones, la ingesta de alcohol no potencia el efecto terapéutico del fármaco sino alguno de sus efectos secundarios o adversos. Así, el alcohol potencia:
- Antigotosos (colchicina): El alcohol potencia la intolerancia a la lactosa inducida por el fármaco.
- Anticonvulsivantes (fenitoína): El exceso de alcohol incrementa el riesgo de padecer deficiencia de folato y de magnesio.
- Hipoglucemiantes orales (clorpropamida): La administración junto con alcohol provoca reacciones de hipersensibilidad.
- Anestésicos gaseosos: El abuso del alcohol aumenta la tolerancia a los anestésicos.
- Antidepresivos tricíclicos (imipramina): El alcohol potencia los efectos de descoordinación de los antidepresivos.
Efecto disulfiram o antabús
Con este nombre se designan los efectos que se derivan del bloqueo específico de una de las etapas de la metabolización del alcohol. El disulfiram es un fármaco usado para ayudar en el tratamiento del alcoholismo crónico, que basa su acción farmacológica en producir una reacción aguda al consumo de etanol.
Cuando la ingesta de alcohol se produce en pacientes tratados con disulfiram, este fármaco bloquea la última etapa de la oxidación del etanol, reduciendo la formación de ácido acético y provocando una acumulación de acetaldehído en el plasma, aparición rápida e intensa de la “resaca”.
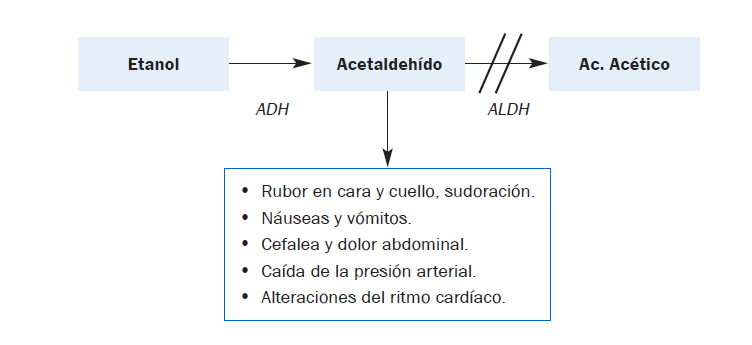
En el caso de tratamiento controlado con disulfiram, la aparición de los citados síntomas (en forma no muy intensa) es el efecto farmacológico buscado, ya que se pretende asociar el consumo de alcohol con la aparición de los mismos. Cuando esto sucede de forma descontrolada, tras la administración de otros fármacos, debe considerarse como una interacción fármaco-alcohol no deseada.
El efecto disulfiram se puede presentar, por ejemplo, con agentes antiinfecciosos (cloranfenicol, griseofulvina, moxalactam, cefamandol, furazolidona, sulfonamidas, metronidazol, isoniazida), con antidiabéticos orales (metformina, glipizida, tolbutamida, clorpropamida) y con fármacos citostáticos como la procarbazina.
¿Qué hemos aprendido?
- En general, se debe evitar el consumo de alcohol cuando se están tomando medicamentos.
- En caso de ingesta ocasional aguda de alcohol, la eliminación de algunos fármacos disminuye, y en caso de ingesta crónica la eliminación estará aumentada..
- El efecto disulfiram consiste en la interrupción de la eliminación del alcohol y la acumulación de sustancias tóxicas que producen una “resaca” rápida e intensa..
- Hay medicamentos (antibióticos, antidiabéticos…) que cuando se administran con alcohol producen este efecto disulfiram.
