-
Módulo 1: Conceptos básicos que debes conocer
En esta primera toma de contacto explicamos qué es exactamente un medicamento, cómo se pueden clasificar y qué características tiene cada grupo. Además, comentamos detalladamente algunos medicamentos especiales como las vacunas, los de origen biológico o los radiofármacos. Este primer módulo es el punto de inicio para el resto de contenidos de Saber de Farma.
- Bienvenido al apasionante mundo de la farmacoterapia
- El medicamento
- Fórmulas magistrales y preparados oficinales
- Medicamentos genéricos y biosimilares
- Medicamentos especiales: vacunas
- Medicamentos especiales: biológicos
- Medicamentos especiales: radiofármacos
- Medicamentos especiales: psicótropos y estupefacientes
- Medicamentos especiales: terapias alternativas
- Medicamentos especiales: huérfanos
- Productos sanitarios
-
Módulo 2: De la investigación al paciente
Continuamos con el módulo 2, en el que realizaremos un viaje de la mano de los medicamentos para ver cómo se desarrollan, pasan a investigación clínica, se comercializan y por fin alcanzan el circuito farmacoterapéutico (prescripción, validación, administración). Además, nos detendremos en temas muy interesantes como la adherencia, los errores de medicación o la publicidad en la farmacia.
- Ética y medicamentos
- Ensayos clínicos
- El precio de los medicamentos
- Medicamentos legales e ilegales
- Medicamentos extranjeros
- Utilización de medicamentos fuera de indicación
- Farmacovililancia
- Fabricación, distribución y dispensación de medicamentos
- El circuito farmacoterapéutico
- ¿Quién puede prescribir medicamentos?
- ¿Dónde se pueden dispensar los medicamentos?
- El farmacéutico
- Farmacia comunitaria
- Farmacia de hospital
- Selección de medicamentos en un hospital
- Administración de medicamentos
- Adherencia al tratamiento
- Derechos y deberes de los pacientes
- Errores de medicación
- Publicidad de los medicamentos
-
Módulo 3: Elaboración y administración de medicamentos
Una vez ya hemos visto todo el circuito de los medicamentos toca empezar a concretar ciertos temas. Veremos cómo se producen los medicamentos o la importancia de los excipientes. Por otro lado, estudiaremos todas las vías de administración que se utilizan con sus particularidades y las formas farmacéuticas que se emplean.
- Color, olor y sabor de los medicamentos
- Isoapariencia y errores de confusión
- Excipientes de declaración obligatoria
- Lactosa e intolerancia a la lactosa
- Vía oral y sublingual
- Formas farmacéuticas sólidas vía oral y sublingual
- Formas farmacéuticas líquidas vía oral
- Vía parenteral
- Formas farmacéuticas parenterales
- Vía inhalatoria
- Formas farmacéuticas vía inhalatoria
- Vía tópica (cutánea, ocular, ótica)
- Formas farmacéuticas tópicas
- Otras vías y sus formas farmacéuticas
- ¿Por qué esa vía, dosis y ese intervalo?
- Tomar medicamentos: ¿por la mañana o por la noche?
-
Módulo 4: El medicamento en nuestro organismo
Llegó la hora de entrar con el fármaco en nuestro organismo y ver qué pasa exactamente. Estudiaremos la absorción, distribución, metabolismo y excreción de los fármacos y sus implicaciones prácticas. También estudiaremos temas tan interesantes como la interacción entre medicamentos, con alimentos o con el alcohol. Para terminar veremos algunas de las reacciones adversas más frecuentes de los medicamentos con sus recomendaciones generales.
- Recorrido del medicamento en el organismo: Proceso LADME
- Liberación y absorción de los medicamentos
- Metabolismo y excreción de los medicamentos
- Reacciones adversas
- Reacciones de fotosensibilidad
- Interacciones entre medicamentos
- Interacciones medicamentos y alimentos
- Interacciones medicamentos y plantas medicinales
- La importancia de estar bien hidratados
- Conducción y medicamentos
- Tabaco y medicamentos
- Alcohol y medicamentos
- Alteraciones del sueño y medicamentos
- Manejo de las reacciones gastrointestinales
- Reacciones dermatológicas a medicamentos
- Análisis clínicos y medicamentos
- Alergias a medicamentos
- Intoxicación con medicamentos
-
Módulo 5: Medicamentos y poblaciones especiales
Después de haber visto qué pasaba con el fármaco en el organismo toca estudiar como algunas condiciones pueden influir en estos procesos. Temas muy interesantes y prácticos para entender muchas recomendaciones que se realizan en las consultas.
-
Módulo 6: Buscando información sobre medicamentos
Aunque Saber de Farma es un temario bastante amplio no queremos que te quedes aquí. En este módulo te decimos donde puedes encontrar información útil y veraz sobre los medicamentos y la farmacia.
-
Módulo 7: Los medicamentos en el hogar
Acabamos el temario de Saber de Farma con los temas más prácticos. Hablaremos sobre cómo y dónde guardar los medicamentos en casa, por qué los medicamentos tienen fecha de caducidad y cómo se calcula o de los medicamentos recomendados para llevar de viaje.
Medicamentos y pediatría
Octavio Ballesta López
Cuando estamos hablando de medicamentos en pediatría, lo primero que nos debe quedar claro es que “un niño no es un adulto en pequeño”.
Mientras que en los adultos están bien estudiadas las respuestas del organismo a la administración de los fármacos en términos de eficacia y toxicidad, en los niños no ocurre lo mismo. Los ensayos clínicos que establecen las propiedades de los medicamentos en población pediátrica son muy limitados.

Por lo tanto, en pediatría no se puede, únicamente, utilizar proporcionalmente las dosis de adulto según el peso o la superficie corporal del niño que es un organismo en constante desarrollo y maduración. Es imprescindible conocer cómo actúan los medicamentos allí donde tengan que ejercer su acción (farmacodinamia) y conocer el recorrido del fármaco a través del organismo (farmacocinética).
Antes de empezar, conviene aclarar que la edad pediátrica se divide en varias subpoblaciones: neonato (recién nacido hasta el mes de vida), lactante (desde el mes de vida hasta el primer año), infante (del primer al segundo año), niño (2 a 12 años) y adolescente (de 13 a 18 años). A partir de los 18 años la persona se considera adulta, aunque últimamente algunas publicaciones retrasan el inicio de la edad adulta a los 21 años.
Diferencias farmacodinámicas
En los niños, los lugares en los que los fármacos ejercen su acción (receptores, enzimas…) no están siempre presentes ni tampoco son siempre funcionales, sino que varían con cada etapa de desarrollo. La respuesta a un medicamento puede ser, por tanto, distinta a la que puede ocurrir en un adulto. Además, se pueden producir reacciones paradójicas, es decir, que por ejemplo un fármaco psicoestimulante como el metilfenidato, puede mejorar la conducta en niños hiperactivos.
Diferencias farmacocinéticas
Recomendamos echar antes un vistazo al tema de farmacocinética en el que ya se explicaron los conceptos principales en la población adulta.
Absorción
- Oral: no hay diferencias relevantes entre adultos y niños mayores, pero sí en neonatos y lactantes:
- El pH gástrico es más alto porque la secreción ácida está disminuida.
- La velocidad de vaciado gástrico está disminuida.
- La velocidad de tránsito intestinal es irregular.
- Menor absorción de vitaminas liposolubles (especialmente en prematuros).
- Regurgitación gástrica frecuente.
- El intestino es más permeable.
- Rectal: puede ser una vía alternativa (supositorios de paracetamol en lactantes?
- Intramuscular: los neonatos tienen poca masa muscular y bajo flujo sanguíneo que implica baja absorción.
- Tópica: absorción más fácil de fármacos liposolubles por tener un estrato córneo más delgado.
Metabolismo
- Neonatos: su metabolismo hepático es inmaduro por lo que, en numerosas ocasiones, las reacciones bioquímicas que ocurren para transformar el fármaco y poderlo eliminar son diferentes a las que utilizarán siendo adultos.
- Niños de 1 a 8 años: tienen aumentada la capacidad metabólica por lo que, en ocasiones, se requieren dosis mayores de ciertos fármacos.
Excreción
-
Neonatos: su capacidad excretora está disminuida. Se sabe actualmente que las funciones de eliminación normal del riñón se alcanzan a los 6 meses de edad.
Interferencias de fármacos en actividades propias de la infancia
Los corticoides y medicamentos utilizados para el tratamiento del cáncer (citostáticos) pueden interferir en el correcto crecimiento del niño. También se ha observado que la administración de antibióticos de la familia de las tetraciclinas puede influir en el desarrollo del esmalte dental.
Intoxicaciones por medicamentos y errores de medicación en pediatría
Conviene recordar que la población pediátrica es frecuentemente atendida en urgencias del hospital. La causística es variada pero la más frecuente es la ingesta accidental que se puede evitar manteniendo los medicamentos alejados de los niños y bajo llave y no engañándoles diciendo que los medicamentos son golosinas para que se las tomen mejor.
Los errores de medicación son inherentes a la práctica clínica habitual y el área de pediatría es una de las más frecuentes. Se pueden resumir en los siguientes puntos:
- Existen diferentes tipos de dosificación que van desde el peso, a la superficie corporal, o la edad.
- Existe variabilidad en las presentaciones orales (por ejemplo jarabes de diferente concentración), el error aumenta. ¡Gracias a los compañeros de stoperroresdemedicacion.org por el gran trabajo que realizan denunciando estos y otros problemas relacionados con la apariencia de los medicamentos!
- Se extrapolan los datos confirmados para el paciente adulto al paciente pediátrico.
- Se carece de material apropiado para medir la dosis prescrita. El uso de cucharas o cucharillas de café como unidades de medida puede suponer una variación en la dosis del 100% según el tipo.
- Se carece de presentaciones farmacéuticas adecuadas que faciliten la dosificación o administración del fármaco en el paciente pediátrico.
- Se pueden confundir las unidades de medida en la prescripción, preparación o administración del fármaco como es el caso de los microgramos (mcg o μg) y los miligramos (mg).
- Existe el riesgo de equivocarse en el cálculo de dosis o en la transcripción de datos.
- Es posible que en prescripciones de adolescentes obesos se supere las dosis máximas de adulto, al calcularlas por kilo de peso. En estos casos se debe recurrir a las dosis de adulto.
- Existe el riesgo de omitir dosis cuando coincide con horarios escolares o nocturnos.
- Puede ocurrir que no se conserven adecuadamente los medicamentos. Esto es especialmente importante en patologías crónicas, que necesitan un tratamiento de larga duración (aquí hacemos hincapié en las fórmulas magistrales cuya fecha de caducidad suele ser muy reducida).
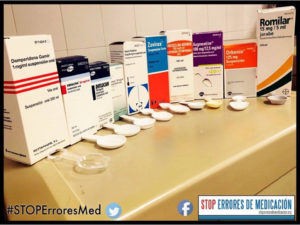

¿Cómo evitar los errores de medicación?
- Usar únicamente dosificación en mililitros (mL).
- Los padres pueden pedir al médico que les escriba o imprima las indicaciones en lugar de utilizar la memoria. Se debe anotar, asímismo, el fármaco, la dosis y la hora de administración. ¡Muy importante si existen varios cuidadores!
- En las recetas debe aparecer claramente la concentración de fármaco junto con las indicaciones no abreviadas sobre la frecuencia con la que hay que administrar el fármaco.
- Usar siempre el dispositivo de administración del fármaco empleado para evitar infra o sobredosificar.
Administración de fármacos en pediatría
Es importante conocer las peculiaridades de la administración de los fármacos utilizados en pediatría. Puedes ver este vídeo realizado por el Colegio de Farmacéuticos de Sevilla que lo resume perfectamente:
¿Qué hemos aprendido?
- los niños no son adultos en pequeño. La respuesta clínica a un determinado fármaco y el recorrido del fármaco por el organismo pueden ser, por tanto, diferentes a los del adulto. Por ello, precisan de un cuidado especial a la hora de dosificar.
- Las intoxicaciones en pediatría son frecuentes y por ello hay que evitar que los niños tengan acceso a los lugares de la casa donde se guardan los medicamentos.
- Para evitar errores de medicación se recomienda usar el dispositivo de administración que trae cada medicamento.
