-
Módulo 1: Conceptos básicos que debes conocer
En esta primera toma de contacto explicamos qué es exactamente un medicamento, cómo se pueden clasificar y qué características tiene cada grupo. Además, comentamos detalladamente algunos medicamentos especiales como las vacunas, los de origen biológico o los radiofármacos. Este primer módulo es el punto de inicio para el resto de contenidos de Saber de Farma.
- Bienvenido al apasionante mundo de la farmacoterapia
- El medicamento
- Fórmulas magistrales y preparados oficinales
- Medicamentos genéricos y biosimilares
- Medicamentos especiales: vacunas
- Medicamentos especiales: biológicos
- Medicamentos especiales: radiofármacos
- Medicamentos especiales: psicótropos y estupefacientes
- Medicamentos especiales: terapias alternativas
- Medicamentos especiales: huérfanos
- Productos sanitarios
-
Módulo 2: De la investigación al paciente
Continuamos con el módulo 2, en el que realizaremos un viaje de la mano de los medicamentos para ver cómo se desarrollan, pasan a investigación clínica, se comercializan y por fin alcanzan el circuito farmacoterapéutico (prescripción, validación, administración). Además, nos detendremos en temas muy interesantes como la adherencia, los errores de medicación o la publicidad en la farmacia.
- Ética y medicamentos
- Ensayos clínicos
- El precio de los medicamentos
- Medicamentos legales e ilegales
- Medicamentos extranjeros
- Utilización de medicamentos fuera de indicación
- Farmacovililancia
- Fabricación, distribución y dispensación de medicamentos
- El circuito farmacoterapéutico
- ¿Quién puede prescribir medicamentos?
- ¿Dónde se pueden dispensar los medicamentos?
- El farmacéutico
- Farmacia comunitaria
- Farmacia de hospital
- Selección de medicamentos en un hospital
- Administración de medicamentos
- Adherencia al tratamiento
- Derechos y deberes de los pacientes
- Errores de medicación
- Publicidad de los medicamentos
-
Módulo 3: Elaboración y administración de medicamentos
Una vez ya hemos visto todo el circuito de los medicamentos toca empezar a concretar ciertos temas. Veremos cómo se producen los medicamentos o la importancia de los excipientes. Por otro lado, estudiaremos todas las vías de administración que se utilizan con sus particularidades y las formas farmacéuticas que se emplean.
- Color, olor y sabor de los medicamentos
- Isoapariencia y errores de confusión
- Excipientes de declaración obligatoria
- Lactosa e intolerancia a la lactosa
- Vía oral y sublingual
- Formas farmacéuticas sólidas vía oral y sublingual
- Formas farmacéuticas líquidas vía oral
- Vía parenteral
- Formas farmacéuticas parenterales
- Vía inhalatoria
- Formas farmacéuticas vía inhalatoria
- Vía tópica (cutánea, ocular, ótica)
- Formas farmacéuticas tópicas
- Otras vías y sus formas farmacéuticas
- ¿Por qué esa vía, dosis y ese intervalo?
- Tomar medicamentos: ¿por la mañana o por la noche?
-
Módulo 4: El medicamento en nuestro organismo
Llegó la hora de entrar con el fármaco en nuestro organismo y ver qué pasa exactamente. Estudiaremos la absorción, distribución, metabolismo y excreción de los fármacos y sus implicaciones prácticas. También estudiaremos temas tan interesantes como la interacción entre medicamentos, con alimentos o con el alcohol. Para terminar veremos algunas de las reacciones adversas más frecuentes de los medicamentos con sus recomendaciones generales.
- Recorrido del medicamento en el organismo: Proceso LADME
- Liberación y absorción de los medicamentos
- Metabolismo y excreción de los medicamentos
- Reacciones adversas
- Reacciones de fotosensibilidad
- Interacciones entre medicamentos
- Interacciones medicamentos y alimentos
- Interacciones medicamentos y plantas medicinales
- La importancia de estar bien hidratados
- Conducción y medicamentos
- Tabaco y medicamentos
- Alcohol y medicamentos
- Alteraciones del sueño y medicamentos
- Manejo de las reacciones gastrointestinales
- Reacciones dermatológicas a medicamentos
- Análisis clínicos y medicamentos
- Alergias a medicamentos
- Intoxicación con medicamentos
-
Módulo 5: Medicamentos y poblaciones especiales
Después de haber visto qué pasaba con el fármaco en el organismo toca estudiar como algunas condiciones pueden influir en estos procesos. Temas muy interesantes y prácticos para entender muchas recomendaciones que se realizan en las consultas.
-
Módulo 6: Buscando información sobre medicamentos
Aunque Saber de Farma es un temario bastante amplio no queremos que te quedes aquí. En este módulo te decimos donde puedes encontrar información útil y veraz sobre los medicamentos y la farmacia.
-
Módulo 7: Los medicamentos en el hogar
Acabamos el temario de Saber de Farma con los temas más prácticos. Hablaremos sobre cómo y dónde guardar los medicamentos en casa, por qué los medicamentos tienen fecha de caducidad y cómo se calcula o de los medicamentos recomendados para llevar de viaje.
Reacciones dermatológicas a medicamentos
Emilio Monte Boquet
Las erupciones cutáneas son una de las manifestaciones más frecuentes de las reacciones adversas a medicamentos (RAM). Su frecuencia de aparición es muy variable, estimándose que aparecen entre el 2 y 3% del total de los pacientes hospitalizados y constituyen las RAM más frecuentes en los pacientes ambulatorios.
La palabra “erupción” hace referencia a los cambios en el color de la piel (como enrojecimiento) y/o en su textura (como protuberancias o hinchazón). Muchas erupciones producen prurito (picor), como las que suelen aparecer tras una reacción alérgica; otras, en cambio, causan dolor y otras no provocan ningún síntoma.
Los fármacos pueden provocar erupciones de varias maneras. Si bien ninguna erupción es específica para un fármaco concreto, los hay que producen con más frecuencia algunos tipos de reacción. Cualquier grupo farmacológico puede desarrollar este tipo de reacciones adversas, algunos se asocian a un mayor riesgo, como los antibióticos, los anticonvulsivantes o los antiinflamatorios no esteroideos (AINEs).

Tipos de erupciones cutáneas
La clasificación de las RAM cutáneas es compleja, tanto por su presentación clínica como por las causas y los mecanismos por los que se desarrollan (patogenia). La piel responde a diversos estímulos con un número limitado de manifestaciones clínicas. Las más frecuentes están determinadas por reacciones de hipersensibilidad vinculadas a mecanismos inmunológicos y en menor medida están determinadas por mecanismos no inmunológicos.
Simplificando mucho, podemos clasificar las RAM cutáneas en dos grandes grupos: erupciones alérgicas no alérgicas.
1. Erupciones alérgicas a los fármacos
La mayoría de las erupciones causadas por fármacos se deben a una reacción alérgica a éstos. Por lo general, la reacción aparece al recibir un fármaco por cualquier vía de administración, ya que para que aparezca una erupción de este tipo no es necesario que el fármaco haya sido aplicado directamente sobre la piel.
Cuando el sistema inmunitario entra en contacto con un medicamento, puede sensibilizarse a dicho medicamento (proceso denominado sensibilización). En ocasiones, la persona se sensibiliza al fármaco después de una única exposición, mientras que otras veces la sensibilización sólo tiene lugar después de muchas exposiciones. Cuando la persona está sensibilizada al fármaco, la exposición posterior a este desencadena una reacción alérgica, como por ejemplo una erupción.
2. Erupciones no alérgicas provocadas por fármacos
Algunas veces la erupción aparece directamente sin que medie una reacción alérgica. Por ejemplo, los corticoides pueden provocar una erupción parecida al acné, mientras que los anticoagulantes pueden causar hematomas cuando la sangre se filtra por debajo de la piel.
Determinados medicamentos provocan que la piel se vuelva particularmente sensible a los efectos de la luz solar o a otras fuentes de luz ultravioleta, fenómeno denominado fotosensibilidad. La fotosensibilidad es una reacción cutánea producida por la interacción entre una sustancia química fotosensibilizante y la exposición a la radiación electromagnética de espectro entre luz visible y radiación ultravioleta (UV). Estas sustancias pueden ser fármacos o excipientes que se administran de forma tópica o sistémica. Es importante destacar que aproximadamente un 8% de los efectos adversos de los medicamentos son reacciones de este tipo.
Algunos ejemplos de fármacos que pueden producir fotosensibilidad son: quinolonas (con una alta incidencia), tetraciclinas, quinina y cloroquina, amiodarona, clorpromacina, imipramina, desimipramina o algunos AINE (entre los que destaca el piroxicam).
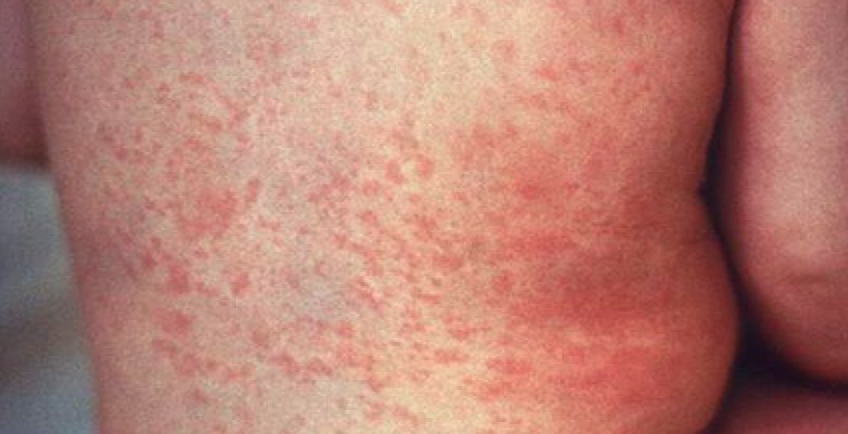
Síntomas
La sintomatología de las erupciones provocadas por fármacos es muy variable, desde un leve enrojecimiento con pequeños granos limitados a una pequeña zona hasta el desprendimiento total de la piel. Las erupciones pueden aparecer de repente, al cabo de unos minutos después de la toma de un fármaco, o bien tardar en aparecer horas, días e incluso semanas. Las erupciones pueden causar pigmentación de color rojo, púrpura, azul o gris. Algunas erupciones son dolorosas y pueden provocar la formación de úlceras en la boca.
Las personas con una erupción alérgica pueden tener urticaria y/u otros síntomas alérgicos, como secreción nasal y ojos llorosos. También pueden desarrollar síntomas más relevantes, como sibilancias o una presión arterial peligrosamente baja. Las ronchas (urticaria) son muy pruriginosas, mientras que algunas otras erupciones producidas por fármacos producen picor escaso o inexistente.
La gravedad de las RAM cutáneas es muy variable. Habitualmente son leves, pero en casos excepcionales (por ejemplo la dermatitis exfoliativa, la necrólisis epidérmica tóxica o el síndrome de Stevens-Johnson) pueden ser extremadamente graves. Existen algunas características clínicas que alertan sobre la posible gravedad de la RAM cutánea, como dolor cutáneo, edema facial, áreas de hematomas o formación de grandes ampollas, afectación de mucosas, fiebre, aumento de ganglios linfáticos (adenomegalias) o eosinofilia (presencia de una cantidad anormalmente alta de un tipo de glóbulos blancos, los eosinófilos, en la sangre).
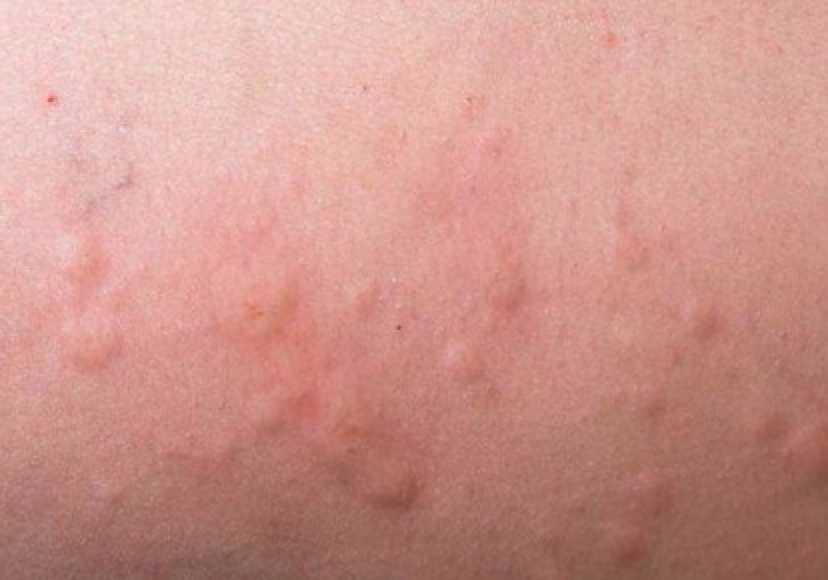
Diagnóstico
Muchas veces resulta complicado averiguar si la causa de una erupción es un medicamento, ya que puede aparecer con una pequeña cantidad de fármaco, mucho tiempo después de haberlo tomado por primera vez e incluso puede persistir durante semanas o meses después de haber cesado el tratamiento. Todos los fármacos que toma una persona pueden ser la causa de la erupción, incluso los que no requieren receta médica o productos naturales. Existen pruebas cutáneas que pueden resultar útiles para establecer el diagnóstico.
Cuando se sospecha una RAM cutánea se deben considerar algunos aspectos importantes que pueden ayudar al correcto diagnóstico, como el momento de inicio de la reacción y duración de los síntomas, la descripción de los síntomas, la relación temporal entre la toma del fármaco y el inicio de los síntomas, la lista de todos los medicamentos que el paciente está tomando o ha tomado recientemente o la aparición de posibles RAM previas. Si a partir de todos estos datos se sospecha de un fármaco concreto, probablemente el médico suspenderá el tratamiento con dicho medicamento para ver si la erupción desaparece.
Si no es posible determinar a qué fármaco se debe la erupción puede ser necesario cesar el tratamiento con todos los medicamentos que esté tomando el paciente, salvo los vitales y, en la medida de lo posible, sustituirlos por otros de distinta composición química. Si esto no es posible, se podría volver a tomar los fármacos de nuevo, uno por uno, para averiguar cuál es el que causa la reacción. Sin embargo, este método puede ser peligroso si se ha tenido una reacción alérgica grave al fármaco.
Tratamiento y prevención
El tratamiento de las erupciones cutáneas es muy variable, en función de la gravedad de las mismas. La mayoría de las reacciones cutáneas a los fármacos desaparecen cuando se cesa el tratamiento con el medicamento causante, no requiriendo tratamiento. Para reacciones leves, muchas veces es suficiente la utilización de antihistamínicos y cremas con corticoides para aliviar el prurito. Para reacciones graves, sin embargo, puede llegar a ser necesaria la utilización de fármacos administrados por vía intravenosa y hospitalización.
En el caso de estar tomando un medicamento fotosensibilizante, se debe minimizar exposición a la radiación solar, sobre todo durante el verano. Esta limitación también incluye la exposición a las fuentes artificiales de radiación UV. Se deben utilizar ropa adecuada, gorras y gafas de sol de calidad óptica contrastada. Hay que tener en cuenta que la sombra puede reducir la radiación UV directa pero no la indirecta que proceden de superficies cercanas, como la nieve, arena, agua u otras. Los fotoprotectores tópicos pueden complementar las recomendaciones anteriores, especialmente los de amplio espectro, que protegen de las radiaciones UV-A y UV-B.
Algunos autores recomiendan administrar por la noche aquellos medicamentos fotosensibilizante de una dosis diaria. De esta manera se reduciría la concentración de fármaco en los momentos de mayor exposición a la luz solar.
Además es muy importante asegurar una correcta hidratación de la piel. Esto lo conseguiremos con la ingesta de líquidos (2-3 L de agua/día, salvo que exista alguna contraindicación médica concreta) y con la utilización de cremas hidratantes.
¿Qué hemos aprendido?
- Las erupciones cutáneas son una de las manifestaciones más frecuentes de las reacciones adversas a medicamento.
- Cualquier medicamento puede ser la causa de una erupción cutánea, si bien algunos (por ejemplo antibióticos, antiinflamatorios, anticoagulantes o antiepilépticos) las producen con mayor frecuencia.
- El origen de las reacciones adversas dermatológicas puede ser tanto alérgico como no alérgico y su sintomatología y gravedad es muy variable.
- Algunos medicamentos provocan que la piel se vuelva particularmente sensible a los efectos de la luz solar, este fenómeno se denomina fotosensibilidad.
