-
Módulo 1: Conceptos básicos que debes conocer
En esta primera toma de contacto explicamos qué es exactamente un medicamento, cómo se pueden clasificar y qué características tiene cada grupo. Además, comentamos detalladamente algunos medicamentos especiales como las vacunas, los de origen biológico o los radiofármacos. Este primer módulo es el punto de inicio para el resto de contenidos de Saber de Farma.
- Bienvenido al apasionante mundo de la farmacoterapia
- El medicamento
- Fórmulas magistrales y preparados oficinales
- Medicamentos genéricos y biosimilares
- Medicamentos especiales: vacunas
- Medicamentos especiales: biológicos
- Medicamentos especiales: radiofármacos
- Medicamentos especiales: psicótropos y estupefacientes
- Medicamentos especiales: terapias alternativas
- Medicamentos especiales: huérfanos
- Productos sanitarios
-
Módulo 2: De la investigación al paciente
Continuamos con el módulo 2, en el que realizaremos un viaje de la mano de los medicamentos para ver cómo se desarrollan, pasan a investigación clínica, se comercializan y por fin alcanzan el circuito farmacoterapéutico (prescripción, validación, administración). Además, nos detendremos en temas muy interesantes como la adherencia, los errores de medicación o la publicidad en la farmacia.
- Ética y medicamentos
- Ensayos clínicos
- El precio de los medicamentos
- Medicamentos legales e ilegales
- Medicamentos extranjeros
- Utilización de medicamentos fuera de indicación
- Farmacovililancia
- Fabricación, distribución y dispensación de medicamentos
- El circuito farmacoterapéutico
- ¿Quién puede prescribir medicamentos?
- ¿Dónde se pueden dispensar los medicamentos?
- El farmacéutico
- Farmacia comunitaria
- Farmacia de hospital
- Selección de medicamentos en un hospital
- Administración de medicamentos
- Adherencia al tratamiento
- Derechos y deberes de los pacientes
- Errores de medicación
- Publicidad de los medicamentos
-
Módulo 3: Elaboración y administración de medicamentos
Una vez ya hemos visto todo el circuito de los medicamentos toca empezar a concretar ciertos temas. Veremos cómo se producen los medicamentos o la importancia de los excipientes. Por otro lado, estudiaremos todas las vías de administración que se utilizan con sus particularidades y las formas farmacéuticas que se emplean.
- Color, olor y sabor de los medicamentos
- Isoapariencia y errores de confusión
- Excipientes de declaración obligatoria
- Lactosa e intolerancia a la lactosa
- Vía oral y sublingual
- Formas farmacéuticas sólidas vía oral y sublingual
- Formas farmacéuticas líquidas vía oral
- Vía parenteral
- Formas farmacéuticas parenterales
- Vía inhalatoria
- Formas farmacéuticas vía inhalatoria
- Vía tópica (cutánea, ocular, ótica)
- Formas farmacéuticas tópicas
- Otras vías y sus formas farmacéuticas
- ¿Por qué esa vía, dosis y ese intervalo?
- Tomar medicamentos: ¿por la mañana o por la noche?
-
Módulo 4: El medicamento en nuestro organismo
Llegó la hora de entrar con el fármaco en nuestro organismo y ver qué pasa exactamente. Estudiaremos la absorción, distribución, metabolismo y excreción de los fármacos y sus implicaciones prácticas. También estudiaremos temas tan interesantes como la interacción entre medicamentos, con alimentos o con el alcohol. Para terminar veremos algunas de las reacciones adversas más frecuentes de los medicamentos con sus recomendaciones generales.
- Recorrido del medicamento en el organismo: Proceso LADME
- Liberación y absorción de los medicamentos
- Metabolismo y excreción de los medicamentos
- Reacciones adversas
- Reacciones de fotosensibilidad
- Interacciones entre medicamentos
- Interacciones medicamentos y alimentos
- Interacciones medicamentos y plantas medicinales
- La importancia de estar bien hidratados
- Conducción y medicamentos
- Tabaco y medicamentos
- Alcohol y medicamentos
- Alteraciones del sueño y medicamentos
- Manejo de las reacciones gastrointestinales
- Reacciones dermatológicas a medicamentos
- Análisis clínicos y medicamentos
- Alergias a medicamentos
- Intoxicación con medicamentos
-
Módulo 5: Medicamentos y poblaciones especiales
Después de haber visto qué pasaba con el fármaco en el organismo toca estudiar como algunas condiciones pueden influir en estos procesos. Temas muy interesantes y prácticos para entender muchas recomendaciones que se realizan en las consultas.
-
Módulo 6: Buscando información sobre medicamentos
Aunque Saber de Farma es un temario bastante amplio no queremos que te quedes aquí. En este módulo te decimos donde puedes encontrar información útil y veraz sobre los medicamentos y la farmacia.
-
Módulo 7: Los medicamentos en el hogar
Acabamos el temario de Saber de Farma con los temas más prácticos. Hablaremos sobre cómo y dónde guardar los medicamentos en casa, por qué los medicamentos tienen fecha de caducidad y cómo se calcula o de los medicamentos recomendados para llevar de viaje.
Interacciones entre medicamentos
María Jesús Cuéllar Monreal
Es frecuente que un paciente tome varios medicamentos para el correcto tratamiento de una o varias enfermedades y conseguir la máxima eficacia. Pero sabemos que la administración simultánea de dos o más fármacos puede dar lugar a interacciones en el interior del organismo.

Una interacción medicamentosa se puede definir como la “acción que un fármaco ejerce sobre otro, de modo que éste experimente un cambio cuantitativo o cualitativo en sus efectos”. Es decir, la actividad o el efecto de un fármaco se ven alterados por la presencia o por la acción de otro, de modo que la respuesta clínica es distinta a la esperada de cada uno de los fármacos administrados por separado
En ocasiones estas interacciones pueden tener efectos beneficiosos, y de hecho en la práctica clínica se buscan estos efectos con la asociación de dos o más fármacos para aumentar su eficacia (sinergia).

Sin embargo, en la mayoría de los casos el resultado de una interacción medicamentosa es perjudicial, bien porque se potencia la acción de uno de los fármacos originando efectos adversos (toxicidad), o, por el contrario, se produce una disminución del efecto terapéutico de uno de los fármacos, produciendo una respuesta insuficiente, o simplemente se produce un efecto inesperado. De este modo incluso pueden poner en peligro la vida del paciente y estas son las interacciones que más preocupan.
“No todas las interacciones son iguales”
La importancia clínica de una interacción depende de la frecuencia con la que se produce y la intensidad de su efecto. En esto también influyen factores individuales que pueden predisponer o favorecer la aparición de la interacción, de modo que la gravedad de una interacción puede variar de un paciente a otro.

Los médicos y farmacéuticos conocen las interacciones más frecuentes y su importancia clínica, de modo que ante una posible interacción pueden decidir el tipo de actuación:
- Evitar la combinación de fármacos objeto de la interacción, si ésta es muy probable y/o puede ser grave.
- Ajustar las dosis y pauta de administración y vigilar parámetros de eficacia y seguridad de esta asociación, si la posible interacción es de gravedad moderada.
- Utilizar la combinación de fármacos si la interacción es poco probable que ocurra y de gravedad leve o no determinada.
Existen muchas fuentes de consulta donde los profesionales sanitarios pueden comprobar si se han descrito interacciones entre varios fármacos. Aunque ¡ojo!, que no aparezcan datos sobre una interacción no significa que no exista.
¿Cómo se producen las interacciones entre fármacos?
Las interacciones medicamentosas (o también conocidas como farmacológicas) se producen en general por dos mecanismos diferentes:
Farmacodinámicos
Se trata de interacciones entre fármacos con efectos terapéuticos (o secundarios) parecidos o antagónicos. Es decir, un fármaco influye sobre el efecto de otro a nivel de los órganos en los que actúa, modificando así la respuesta del órgano efector, dando origen a fenómenos de sinergia (sinergia entre antihipertensivos…) o antagonismo (fármacos que actúan sobre el mismo receptor).
Estas interacciones son más previsibles ya que se relacionan con los principales efectos de los medicamentos.
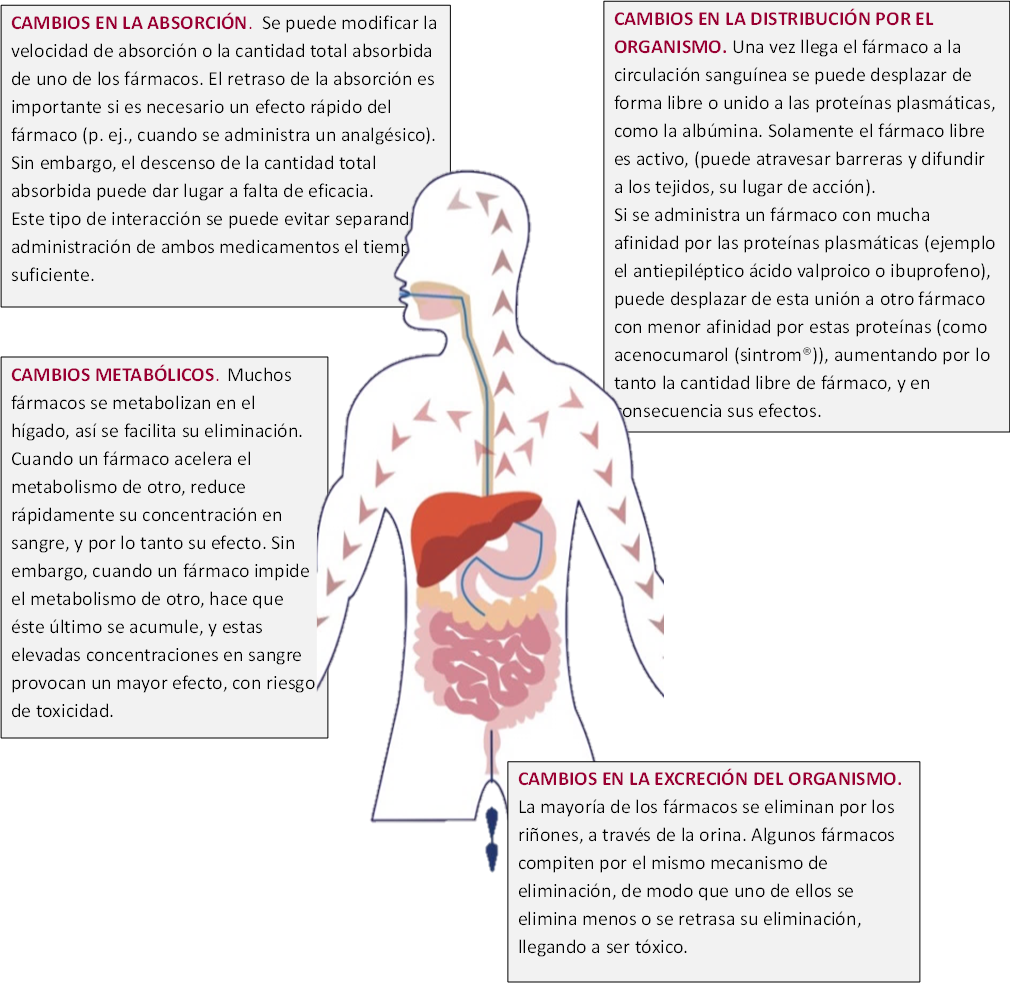
Farmacocinéticos
Se deben a los cambios producidos por el fármaco desencadenante sobre el ciclo del otro fármaco (cuyo efecto es modificado) dentro del organismo. Es decir, un fármaco modifica los procesos de absorción, distribución, metabolismo y eliminación o excreción del otro, aumentando o reduciendo la cantidad de fármaco disponible para producir sus efectos.
Estas interacciones no resultan fáciles de predecir y muchas de ellas sólo afectan a un pequeño porcentaje de los pacientes tratados con una asociación de fármacos.
Factores que aumentan el riesgo de interacciones
La posibilidad de que aparezcan interacciones aumenta a medida que aumenta el número de fármacos que se administren simultáneamente. Por lo tanto la polimedicación (tomar muchos medicamentos, en general más de 5 o 6) constituye un factor de riesgo de interacciones.
Este riesgo aumenta cuando son diferentes especialistas los que atienden al paciente y añaden o suprimen medicamentos.
¡A MAYOR NÚMERO DE MEDICAMENTOS: MAYOR PROBABILIDAD DE INTERACCIONES!
Por supuesto la aparición de interacciones va a depender de características de los fármacos, los más afectados son lo que requieren un control de la pauta más cuidadoso (p. ej., anticoagulantes, antihipertensivos y antidiabéticos), pero también del paciente. Los pacientes con mayor riesgo de interacción farmacológica son los de edad avanzada y aquellos con alteraciones renales o hepáticas.
¿Qué hemos aprendido?
- La asociación de varios fármacos puede dar lugar a una interacción medicamentosa.
- Estas interacciones pueden ser beneficiosas, pero en la mayoría de los casos son perjudiciales.
- Los médicos y farmacéuticos conocen las interacciones más frecuentes y/o más graves. Conociendo los mecanismos por los que se producen, adoptarán las precauciones necesarias para evitarla o detectarla a tiempo.
- La polimedicación y la automedicación favorecen la posibilidad de que se produzcan interacciones.
